Sino recuerdo mal, es la primera entrada que dedico en el blog al colesterol. Normalmente, dedicaría al asunto que nos ocupa a una parte introductoria, explicando qué es el colesterol, funciones, etc. Pero no será el caso, debido a dos motivos, el resultado final sería un post muy extenso y ya existen buenas fuentes al respecto en libros y literatura científica, fácilmente accesible.
Quiero centrarme en la interpretación de las pruebas de laboratorio, y cuando deben llamarnos la atención, es decir, cuando los resultados de una bioquímica que incluya colesterol total (CT), triglicéridos (TG), lipoproteínas de baja densidad (LDL-C) y lipoproteínas de alta densidad (HDL-C) deben preocuparnos, por representar riesgo de sufrir un evento cardiovascular (ECV).
Qué es el colesterol
Se trata de una molécula imprescindible para la vida. El colesterol realiza funciones clave en el metabolismo y estructurales. La vida no sería tal como la conocemos sin el colesterol. Tan importante, que sino la ingerimos (procedente de la dieta, o vía exógena) somos capaces de sintetizarla de forma endógena, principalmente a través de los hepatocitos (hígado). Todavía en el año 2020 los postulados médicos que demonizan un CT en función de un valor determinado pesan mucho. Esto lo veo en mi consulta cada semana. También a nivel personal, pues mi padre salió del ambulatorio con una prescripción de estatinas por tener el CT en 240. He presenciado en los últimos años, decenas, quizás centenares, de casos con el siguiente patrón:
a) paciente visita a su médico de cabecera y le solicita analítica.
b) el médico de cabecera cuando ve el CT en 240, 250, 260… le da un aviso al paciente: tiene usted 6 meses para bajar esto. Tome las siguientes recomendaciones: no coma huevos, fritos, y en general grasas. Nos vemos en 6 meses.
c) el paciente se presenta ante su médico, habiendo cumplido a rajatabla las recomendaciones, esperanzado de una buena noticia respecto al CT.
d) sorprendentemente, las recomendaciones no surtieron el efecto deseado. El colesterol no sólo no ha descendido, ha subido!.
e) el paciente sale de la consulta con un fármaco de por vida prescrito.
Tal cual la secuencia que he citado, es sistemáticamente la que he visto, una vez, y otra, y otra.
Síntesis del colesterol
Como he comentado al inicio, el colesterol es una molécula que forma parte intrínsica de nosotros. Forma parte de cada unidad celular de nuestro organismo. Para entender por qué tenemos unos determinados niveles de colesterol, debemos entender aunque sea por encima, la síntesis del mismo.
La mayor parte del CT que tenemos no procede de lo que ingerimos, es decir, la dieta, sino que procede de la síntesis endógena, es decir, de lo que nuestro cuerpo es capaz de “fabricar”. Aproximadamente, una persona normal, no obesa, puede sintetizar al día entre 700 y 900 mg de colesterol. El hígado puede encargarse de hasta el 75% de esta producción. La ruta que sigue la síntesis del colesterol es muy compleja. Consta de 20 pasos, con la participación de muchas enzimas y proteínas, diferentes procesos reguladores, transporte por el citoplasma, membrana interna de la célula y compartimentos celulares.
El enfoque tradicional centrado en reducir el aporte de colesterol procedente de la dieta ha fracasado. Cuando me refiero a tradicional, estoy hablando de dogmas que llevan con nosotros desde la década de los 60 y continúan bien arraigados en la conducta médica actual.
Retrocedamos un poco en el tiempo. Viajemos hasta 1953. Tomkins, G. M., Sheppard, H. & Chaikoff, I. L, del Departamento de Fisiología de la Universidad de Berkeley, California (1), ya se hacían eco de varios aspectos clave en relación con la interpretación de los valores plasmáticos de CT:
- Ya se había demostrado para entonces (1953) que en la mayoría de individuos, los niveles plasmáticos de CT se mantenían estables a lo largo de la vida. Puede ser que con la edad, éstos incrementaran algo, entre el 15 y 30%.
- La colesterogénesis hepática (o síntesis endogéna de colesterol como hemos dicho anteriormente) puede estar regulada bajo control homeostático (hipótesis del trabajo). Es decir, mediante un sistema autorregulado, en el que la ingesta de colesterol dietético juega un papel clave.
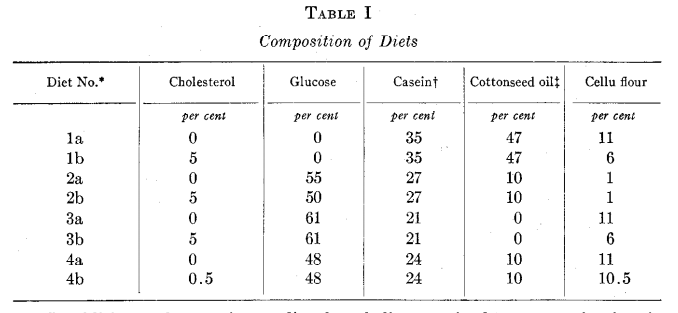
Para demostrarlo, hicieron un estudio en roedores. Las tipologías de las dietas están en la tabla siguiente:
Los resultados son contundentes. Evitar el colesterol dietético, sólo provocará el incremento de la síntesis hepática del mismo, y por ende, el incremento del valor del mismo en una analítica.
De alguna forma, nuestro organismo, que ha tenido un aporte de colesterol dietético desde hace millones de años, cuando este se interrumpe, la reacción es anómala. Es como sino supiéramos bien como regular y volver a niveles constitucionales cuando reducimos de forma drástica la ingesta de colesterol.
Las conclusiones del estudio citado contradicen el consejo de evitar el colesterol dietético como medida preventiva en la reducción del CT plasmático. Ensayos clínicos en esta dirección se han repetido a lo largo de las últimas décadas.
La conclusión general es que el colesterol exógeno (procedente dieta) es un importantísimo regulador de la síntesis endógena de colesterol y la vía mas eficaz (con sentido común en relación a la ingesta) de evitar tener un exceso de CT en plasma (2).
Ingesta de carbohidratos y niveles de colesterol
Además de lo mencionado en el punto anterior sobre la síntesis del colesterol, este mecanismo es más complejo de lo que pueda parecer. El posible rol de las hormonas hipofisarias, la insulina, los carbohidratos, también juegan un papel importante en la activación en la activación de genes responsable de la lipogénesis (en este post puedes encontrar información sobre la lipólisis). La lipogénesis es la reacción por la cual son sintetizados los ácidos grasos de cadena larga esterificados (unidos con el glicerol) para formar triglicéridos o grasas de reserva.
Es un escenario de obesidad, el círculo se torna vicioso. La ingesta de cantidades elevadas de carbohidratos provoca elevación de los niveles plasmáticos de la glucosa y la insulina. Este aspecto tiene daños colaterales a diferentes niveles: a) incremento del estrés oxidativo; b) disfunción endotelial; c) aumento de la tensión arterial; y d) alteraciones en el metabolismo de las lipoproteínas.
En relación con el punto d, alteración del metabolismo de las lipoproteínas, la glucosa (aumento) induce la formación de radicales libres y activa al NF-κβ y a la proteín quinasa C. Esto provoca la oxidación no enzimática de lipoproteínas, que contribuye de forma independiente a la aparición de aterogénesis (depósito e infiltración de sustancias lipídicas en las paredes de las arterias de mediano y grueso calibre, en forma de placas de ateroma, que origina una reacción inflamatoria y la proliferación de las células musculares lisas de la pared).
Fuentes,
- TOMKINS GM, SHEPPARD H, CHAIKOFF IL. Cholesterol synthesis by liver. IV. Suppression by steroid administration. J Biol Chem. 1953;203(2):781-786.
- Ide, T., Tanaka, T. & Sugano, M. (1979) Dietary fat-dependent changes in hepatic cholesterogenesis and the activity of 3-hydroxy-3-methylglutaryl-CoA reductase in fasted-refed rats. Journal of Nutrition, 109, 807-818